Scopri di cosa si tratta l’ernia del disco e contattaci se hai bisogno di aiuto!
- Che cos’è
- Sintomi e guarigione
- Cura
Ernia del disco lombare: cos’è
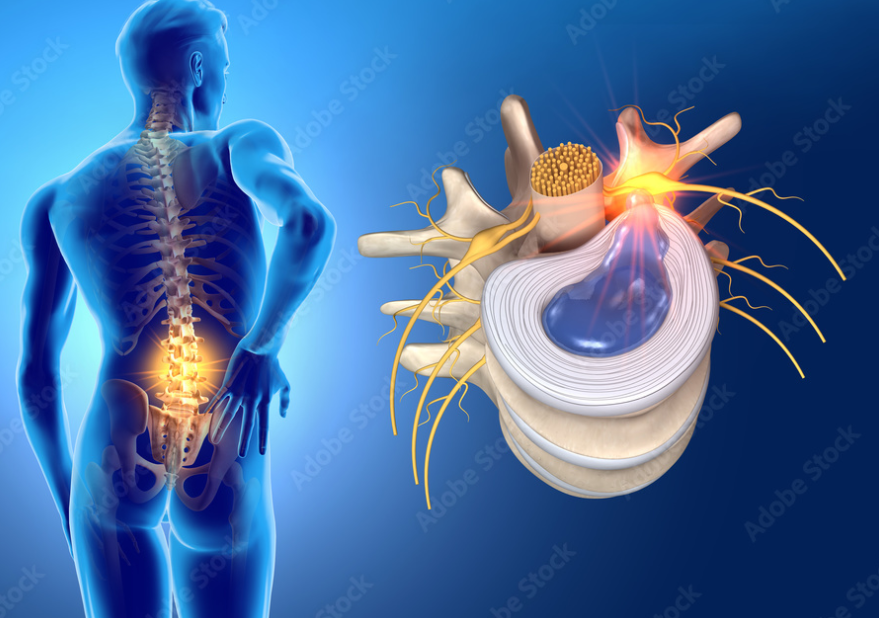
L’ernia del disco lombare per definizione anatomica è la rottura dell’anello fibroso con conseguente spostamento del nucleo polposo nella parte posteriore o postero-laterale del disco, mentre la definizione radiologica definisce l’ernia una dislocazione localizzata di materiale discale oltre i limiti dello spazio intervertebrale.
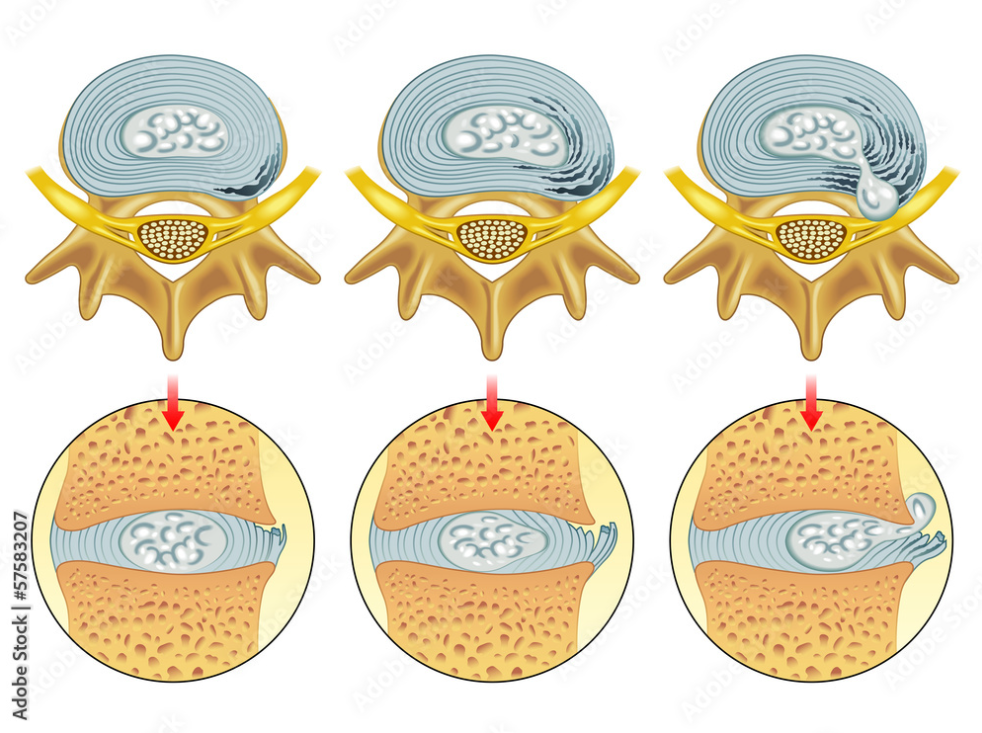
I meccanismi eziopatogenesi possono essere di tipo meccanico dove la pressione esercitata sulla radice nervosa è data da materiale discale estruso, fattori chimici di tipo infiammatorio secondari alla rottura dell’anulus e fattori neuro-immunitari che coinvolgono il sistema immunitario nei gangli delle corna dorsali e nel midollo spinale. La radice nervosa è una struttura particolarmente sensibile alla compressione a causa della mancanza di strutture di protezione come l’epinevrio e il perinevrio (sostituite dal liquido cerebrospinale nello spazio subaracnoideo e dalla dura madre). Queste strutture non sono in grado di sostenere le sollecitazioni molto importanti, la pressione esercitata dall’ernia determina forti stress di tipo tensivo sulla radice, la compressione determina la riduzione dell’apporto di liquor e di sangue dalle arteriole radicolari alla radice stessa.
La pressione del Iiquor è di 20 mmHg e per annullare il nutrimento che viene dal liquor per inibizione basta che sul nervo vengano appoggiate 3 monete da 2 euro per annullarlo! La compressione da sola non è sufficiente a spiegare la sintomatologia, perché il 76% della popolazione asintomatica ha un’ernia del disco, molti studi hanno visto che la compressione da sola determina solo un deficit di sensibilità e di forza ma non dolore.
La compressione determina dolore quando comprime una radice che precedentemente è già stata sensibilizzata e irritata. Il nucleo polposo del disco quando fuoriesce, rilascia delle sostanze fortemente pro-algogene che sono le citochine, le fosfolipasi e prostaglandine. Queste sostanze vengono liberate all’interno del canale vertebrale che sono a diretto contatto con la radice nervosa, irritandola queste sostanze provengono da una reazione infiammatoria.
La catena di eventi che fa riferimento all’infiammazione è il rilascio di sostanze proalgogene, aumento della permeabilità dei vasi, edema locale, riduzione del microcircolo, sofferenza anossica arrivando alla degenerazione mielinica, ogni volta che c’è un’infiammazione abbiamo una risposta fibrotica, una riorganizzazione del tessuto connettivo in termini fibrotici, quindi avremo una fibrosi dentro al nervo ma anche delle aderenze perineurali.
Sintomi e guarigione
Tutti questi aspetti determinano dolore spontaneo che è tipico del paziente che ha una radicolopatia, ma anche un aumento del suo meccano sensibilità, ovvero la sensibilità del nervo alle sollecitazioni meccaniche date dai movimenti e dalle posture.

I sintomi più diffusi della ernia lombare sono: la sensazione di aghi e spilli, sensazione di pizzicore e di formicolio sensazione di scossa elettrica, bruciore e poi allodinia e iperalgesia.
Da diversi studi di imaging la maggior parte delle ernie discali lombari regredisce del tutto o quasi, il 50% dei pazienti migliora spontaneamente nei primi 10 giorni, il 75% nelle prime 4 settimane e a distanza di 2 anni circa il 51% dei pazienti recupera completamente senza chirurgia. In caso di deficit di forza abbiamo nella maggior parte dei casi una guarigione totale nell’arco di 3 mesi o un anno, la prognosi è favorevole.
Fattori a rischio:
I fattori di rischio possono essere di tipo biologico come l’età compresa tra i 45-64 anni, soggetti alti, in sovrappeso e le donne in gravidanza. Altri fattori di rischio possono essere quelli comportamentali poiché sappiamo che attività fisiche ad alto impatto determinano un rischio maggiore, rispetto a chi pratica aerobica a basso impatto, una guida prolungata a causa delle vibrazioni, mentre il fumo non è un fattore di rischio, però sembra peggiorare l’efficacia del trattamento sia chirurgico che conservativo.
Esistono fattori di rischio anche occupazionali, poiché sappiamo che il lavoratore manuale, i conducenti di macchine da lavoro sono più soggetti ad ernia del disco rispetto ai lavoratori sedentari, è più frequente nei soggetti che compiono frequenti sollevamenti, che lavorano in posizioni scomode o in flessione o in rotazione o con le mani sopra le spalle e che patricano poca attività fisica. A livello di diagnostica strumentale, la risonanza magnetica (RM) e la (TAC) ci permettono di identificare con migliore certezza un’ernia, la RM è l’esame più indicato dalle linee guida, la TAC viene fatta se la RM è controindicata. Questi esami non devono essere effettuati prima delle 4-6 settimane rispetto all’insorgenza dei sintomi, perché all’inizio ci possono essere remissione spontanee e perché non ci dà una indicazione prognostica.
Come curare l’ernia del disco
Per quanto riguarda il trattamento è possibile intervenire con manipolazioni, trazioni, ma anche mobilizzazioni, massaggio ed esercizio terapeutico seguendo quelli che sono i sintomi del pz. È Importante ricordare che l’efficacia della discectomia a lungo termine è sovrapponibile al trattamento conservativo. È stato visto che ha lungo termine i due percorsi si sovrappongono, tranne in quei casi dove l’intervento chirurgico è inevitabile.
Il trattamento chirurgico viene considerato se c’è un deficit motorio ingravescente (che sta progredendo) o superiore alle 6 settimane come la sindrome della cauda equina il quale rappresenta una indicazione assoluta all’intervento chirurgico, da effettuare entro 24-48 ore dalla comparsa dei sintomi come: l’anestesia a sella, l’incontinenza e deficit di forza ingravescente.